【国外动态】北美医疗财务体系之鉴
作者:张文燕来源:中国医院院长杂志日期:2012-6-5 09:58
美国与加拿大在地理位置上比邻而居,但医疗体系相差却很大。美国医院多数为私立非营利性医院,融资方式与财务管理方式与中国医院差异较大,但是美国财务管理体系的先进性却不可否认;加拿大医疗体系则以公立医院为主,医院资金也多来自于政府拨款,这与中国医院较为相似,且近年来加拿大的一些医院也开始尝试实行新的医院财务管理方式。不论是美国还是加拿大,正在进行财务制度改革的中国医院或许都可从中借鉴一二。
美国:财务体系大而全
美国哈佛联盟医疗集团(Partners Healthcare System,Inc.)原副总裁兼首席财务官(CFO)杰•皮珀(Jay Pieper)在“2011中国医院管理及发展研讨会”上将美国医院财务体系的发展分为3个阶段:第一阶段为20世纪80年代之前,是普通商业阶段,此时医疗行业的财务管理与其它行业相差不多,主要采用按服务付费的方式,部门会计与预算相结合;第二阶段为1980年~2010年,这一阶段开始实行诸如疾病诊断组(DRGs)等捆绑付费,治疗阶段的“产品”(即服务)会计和部门会计并存;第三阶段是2010年之后,除了之前两个阶段的产品会计和部门会计之外,这一阶段增加了患者会计,它关注患者整体的复杂需求。
“在第二阶段,捆绑付费使医院在有限成本的条件下更合理使用资源,它的确降低了一些成本,减少了患者平均住院日,也改善了用药习惯,但这并不足够;因此,第三阶段开始进行更深入的整合,但目前还处于起始的试验阶段。”
具体深入到医院内部的财务管理系统,美国新罕布什州埃利奥特医疗集团(Elliot Health Group)高级副院长李小言向记者解释了埃利奥特医疗集团的财务体系组织结构,“每家医院都必须有CFO,他的责任是把握医院在财务方面的正常合法运营,清楚医院财务的方方面面,包括如何获得资金和补偿等。美国医院的CFO通常具备多种认证资质,包括专供财务管理的公共管理认证(MBA)、公共会计认证(CPA)、财务管理认证(CFM)等。CFO在医院中的地位和作用都非常重要,美国医院通常强调的医院管理‘三驾马车’即首席执行官(CEO)、首席运营官(COO)和首席财务官(CFO)。”
随着医疗付费方式的发展变化,医院CFO的角色也发生了转变。皮珀指出,“20年前,CFO只是在办公室中做一些财务工作,不介入临床。随着DRGs的实行和推广,临床和财务开始结合,如今的CFO变得不再那么技术化,还需要花很多精力去了解临床工作的变化会给财务带来哪些影响。”皮珀建议,CFO要营造良好的经营环境,对内要获得利润、控制成本并创造价值;对外则要与付费方、补偿方和其他医疗机构建立并保持良好的关系。
在美国大型医院中,CFO手下设有财务副主管(controller)的职位,他直接向CFO报告。财务副主管之下又设有多个部门,以埃利奥特集团为例,可以具体到6个部门:财务发展部门、薪酬管理部门、财务报告部门、患者财务服务部门、病案部门和审计部门(见图1)。“我们医院的财务部门大概有70~80人,这个规模对美国大型医院而言是比较正常的。教学医院的财务体系更为庞大,比如约翰•霍普金斯医院的财务部门,因为他们下属的医疗机构还设有自己不同的财务团队。”
除了内部审计之外,美国医院还要接受院外审计。一般在医院财政年度结束两个月内,独立第三方审计公司会去医院进行过去一年内财务状况的审查,医院不得拒绝审计员提出的审查要求。外部审计员必须依据美国CPA法律和财务管理法令,保持公正性,审计完成之后形成报告,交给医院管理层和董事会并备案。报告内容从收入到支出、从资产状况到员工薪酬、从慈善工作到烂帐,详细列出各个方面,并进行分析,提醒管理层需要注意哪些方面的问题。
“美国医院的财务管理系统设计经过了深思熟虑,管理过程也非常透明彻底。”李小言总结,“比如美国医院财务体系很少使用现金交易,确保每一项交易都有记录可查,避免中间有人钻空子;同时又设立了强大的监控体系,内部审计和外部审计并行,既可以更合理地利用资金,也可以避免出现非法行为。此外,医院还应当制定标准,审计也好,交易也好,资产也好,如何记录,记录在哪,都应当有标准。我认为,中国医院应当借鉴这两点。”
麻省东部医疗集团(CareGroup Inc.)执行副总裁兼首席财务官约翰•苏斯姆(John Szum)则向记者展示了一种新的支付模型——替代性质量合同(Alternative Quality Contract,简称AQC)。这种模式根据医院的服务效果以及节省成本效果来进行补偿,如果医院的服务效果达标,同时又控制了成本,甚至降低了成本,将得到额外的“质量奖励补偿”。
苏姆斯透露,从2007年Caregroup系统内第一家医院开始试行这一模式,如今已经增加至4家医院,马上还会增加第5家试点医院。就目前的试行结果看来,这一模式很有前景,但在当前的转化阶段,医院会同时采用旧模式和新模式两种模式,这会对医院的财务表现带来很大压力。

加拿大:患者中心融资新模式
2010年4月初,加拿大英属哥伦比亚省(British Columbia,简称BC)计划在未来两年内投资2.5亿美元(2010年~2011年投资8000万美元,2011~2012年投资1.7亿美元),在23家大型医院开始实行一种新的融资模式,即患者中心融资(patient-focused funding)。BC卫生部成立了BC医疗服务购买组织来监管患者中心融资项目的实行,并根据医院的服务效果来决定资金在这23家试点医院中的分配。
在这种融资模式之中,政府根据医院的实际工作和效果来进行补偿,而非直接拨款。项目的目标是:在医院急诊室中推广患者中心融资项目;减低某些普通手术的等待时间;通过减少平均住院日来增加日间手术的数量。
根据BC医疗服务购买组织对该项目第一年的总结报告,BC医疗服务购买组织第一年投入5300万美元的投资,比原定预算少2700万美元。这5300万美元投入4个项目:优化医疗流程项目(procedural care program)、急诊室绩效薪酬项目(emergency department pay for performance)、基于医疗活动融资(activity based funding)和美国外科医生手术质量改善项目(NSQIP)(见图2)。这4个项目使试点医院中的14家在规定时间内服务的急诊室患者数量增加了67000多名;全部23家试点医院的临床项目数量增加了36000多项;很多日间手术的等候名单原本排了众多患者,在7个月内,等候患者的数量减少了25%。
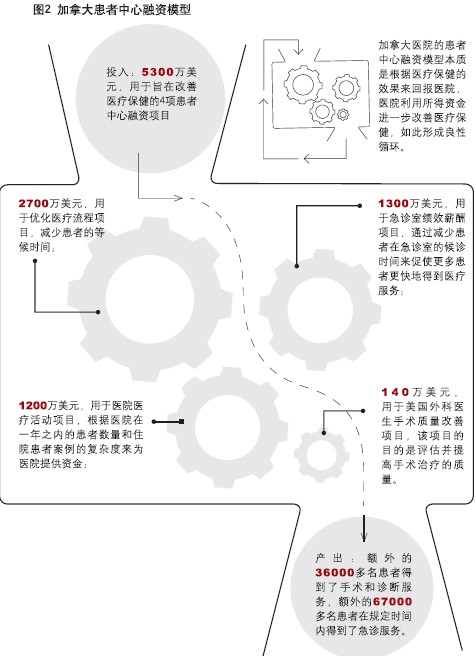
如今,项目试行的两年已过,结果令人颇为满意:临床项目数量增加;候诊患者数量下降;急诊室接诊患者数量增加。以纳奈莫地区总医院(Nanaimo Regional General Hospital)为例,急诊室的等候时间减少了50%。这完全要归功于新的激励机制,如果患者能够在10个小时之内住院接受治疗,医院每增加一位患者,就可能获得高达600美元的补偿。新的激励机制促使医院的急诊部门雇佣了自己的实验室人员,并创建了拥有5张病床的特殊住院单元,专门为那些需要进一步接受治疗但还不至于住院的患者提供医疗服务。
“患者中心融资项目让我们受益匪浅。”纳奈莫地区总医院急诊部门主任德鲁•狄格妮表示,“如果医院能够展示出改变的效果,就能够获得更多资源,这比以前那种没有根据地把医疗资源投入无底洞的方式要好得多。”
北部部医疗中心医学与临床项目副主管大卫•布切尔对此表示赞同,他认为患者中心融资项目帮助医院“将成本中心转化为利润中心”。在传统的政府拨款给医院的方式中,医院管理者将每个临床项目都视为成本项目,而非盈利项目;而在患者中心融资新模式中,这些临床项目能够为医院带来潜在的额外补偿。
患者中心融资项目只奖励那些表现好的医院,表现不好或没有改善的医院得不到补偿,甚至会被取消参与项目的资格,这其实也是一种变相的惩罚。因此,BC政府起初设定的两年2.5亿美元的总投资并没有花完。
事实上,在加拿大之前,包括澳大利亚、丹麦、法国、德国、挪威、英国在内的多个国家都采用了患者中心融资模式。早在1993年,澳大利亚维多利亚省就引入了基于医疗活动融资和病例组合式融资来降低患者候诊时间,采用此模式的医院比例从最初的25%逐渐增加至70%。英国于2002~2003年进行的医疗支付系统改革,在2003~2004年开始实行按结果付费的模式;到2007年,70%的医院都采用了这种新模式。国际上的相关研究表明,患者中心融资模式有可能在生产力、效率和质量这3个方面改善医疗保健,同时它还能够刺激创新、改善医院的财务表现并提高医院的责任感。
(智行编辑:Cindy)



